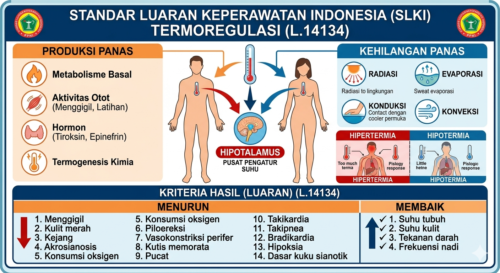
Definisi Ilmiah Hipotermia
Hipotermia secara ilmiah didefinisikan sebagai penurunan suhu tubuh inti di bawah $35^{\circ}\text{C}$ ($95^{\circ}\text{F}$) akibat kegagalan mekanisme homeostasis Termoregulasi (L.14134) dalam mengimbangi kehilangan panas tubuh. Secara patofisiologis, kondisi ini melibatkan ketidakseimbangan energi di mana laju pengeluaran panas melalui radiasi, konveksi, konduksi, dan evaporasi melampaui kapasitas produksi panas metabolik. Hipotermia menyebabkan vasokonstriksi sistemik yang mengganggu Perfusi Perifer dan dapat memicu aritmia jantung hingga depresi sistem saraf pusat. Intervensi keperawatan difokuskan pada restorasi panas secara gradual dan penerapan Kontrol Risiko lingkungan guna mencegah cedera dingin (cold injury) lebih lanjut.
Tabel Integrasi SLKI dan SIKI: Hipotermia
| Diagnosa | Luaran Utama (SLKI) | Luaran Tambahan (SLKI) | Intervensi Terkait (SIKI) |
| Hipotermia | Termoregulasi (L.14134) | Kontrol Risiko, Perfusi Perifer, Status Kenyamanan, Termoregulasi Neonatus, Tingkat Cedera | 1. Manajemen Hipotermia (I.14507) 2. Terapi Pemanasan (I.14584) 3. Regulasi Temperatur (I.14578) |
Rincian Intervensi SIKI (OTEK)
Berikut adalah rincian tindakan intervensi untuk meningkatkan suhu tubuh ke rentang normal:
1. Manajemen Hipotermia (I.14507)
- Observasi: Monitor suhu tubuh; identifikasi penyebab hipotermia (mis. terpapar suhu lingkungan rendah, pakaian basah, kerusakan hipotalamus); monitor tanda dan gejala akibat hipotermia (mis. menggigil, pucat, akral dingin, pengisian kapiler lambat).
- Terapeutik: Sediakan lingkungan yang hangat (mis. atur suhu ruangan, inkubator); ganti pakaian dan/atau linen yang basah; lakukan penghangatan pasif (mis. selimut, menutup kepala, pakaian tebal); lakukan penghangatan aktif eksternal (mis. kompres hangat, selimut hangat).
- Edukasi: Anjurkan makan/minum hangat; ajarkan cara pencegahan hipotermia akibat paparan dingin.
- Kolaborasi: Kolaborasi pemberian cairan intravena hangat, jika perlu.
2. Terapi Pemanasan (I.14584)
- Observasi: Monitor suhu kulit dan tanda-tanda vital; monitor area kulit yang dilakukan pemanasan terhadap tanda-tanda luka bakar atau Tingkat Cedera jaringan; identifikasi kontraindikasi terapi (mis. gangguan vaskular perifer).
- Terapeutik: Pilih metode pemanasan yang nyaman dan aman; pastikan peralatan pemanasan dalam kondisi baik; lakukan pemanasan secara bertahap untuk menghindari syok termal.
- Edukasi: Jelaskan prosedur dan durasi terapi pemanasan; anjurkan melapor jika merasakan sensasi terbakar atau tidak nyaman guna menjaga Status Kenyamanan.
- Kolaborasi: Tidak ada tindakan spesifik, namun koordinasi dengan tim medis diperlukan jika suhu inti tetap rendah.
3. Regulasi Temperatur (I.14578)
- Observasi: Monitor suhu tubuh anak/bayi secara kontinu hingga stabil; monitor warna dan suhu kulit; monitor adanya bradikardia atau takipnea sebagai respons fisiologis.
- Terapeutik: Pertahankan kelembapan inkubator 50% atau lebih untuk mengurangi kehilangan panas secara evaporasi pada Termoregulasi Neonatus; gunakan topi plastik atau selimut hangat segera setelah lahir (pada bayi).
- Edukasi: Informasikan keluarga tentang tanda-tanda hipotermia dan pentingnya menjaga kehangatan tubuh; demonstrasikan teknik Skin-to-Skin (Metode Kanguru) jika diperlukan.
- Kolaborasi: Kolaborasi pemberian antipiretik jika terdapat fluktuasi suhu yang ekstrem akibat infeksi sistemik.
Literatur
- PPNI. (2017). Standar Diagnosis Keperawatan Indonesia: Definisi dan Indikator Diagnostik (Edisi 1). Jakarta: DPP PPNI.
- PPNI. (2018). Standar Intervensi Keperawatan Indonesia: Definisi dan Tindakan Keperawatan (Edisi 1). Jakarta: DPP PPNI.
- PPNI. (2019). Standar Luaran Keperawatan Indonesia: Definisi dan Kriteria Hasil Keperawatan (Edisi 1). Jakarta: DPP PPNI.

Tinggalkan Balasan